Retrasos en pagos y fallas en entidades prestadoras y promotoras agravan la crisis del sistema de salud en Colombia.
Por: Valeria Chica, Francesca Ceballos y Magalis Ramos
Osvaldo Silva, médico internista y nefrólogo, no ha visto pagos puntuales desde hace seis años en los que lleva trabajando en más de tres firmas distintas en el sector.
Silva es uno de los tantos médicos y especialistas en Colombia atrapados en un sistema que afecta su estabilidad laboral y financiera.

La deuda que tiene en terapia intensiva al sistema de salud colombiano
El 59% del personal médico sufrió retrasos en sus pagos en julio de 2024, según Acuerdos Fundamentales (A.F.).
En ese mismo año, esta entidad realizó una encuesta nacional, que reveló que el 76,7% de los profesionales considera que el sistema está empeorando y el 64,5% percibe un deterioro progresivo en sus condiciones laborales.
Infografía que representa algunos de los desafíos que enfrenta el sistema de salud. (El Punto / Magalis Ramos, Valeria Chica y Francesca Ceballos)El caso de Silva se ha vuelto una constante en un sistema de salud que atraviesa una de las crisis económicas más profundas de su historia. Retrasos en pagos, contratos inestables y promesas incumplidas componen el día a día de muchos profesionales de la salud.
La abogada Lisbeth Gaitán, especialista en derecho médico, advirtió que los retrasos sistemáticos en los pagos configuran una clara vulneración al derecho fundamental al salario digno, amparado por la Ley 1164 de 2007. “No se trata solo de un tema financiero, sino de una violación a los derechos laborales y personales de quienes sostienen el sistema”, señaló.
Según cifras reveladas por el boletín de Así Vamos en Salud en noviembre de 2024, solo en el tercer trimestre de ese año, las pérdidas operacionales en el sector alcanzaron los 3,1 billones de pesos.
Esas pérdidas generan un efecto dominó que repercute en toda la red de atención: desde clínicas y hospitales hasta compañías farmacéuticas, y que, finalmente, termina por impactar la calidad de la atención que reciben los pacientes.
Mientras las cifras se acumulan en informes y boletines, lo que queda en el día a día de médicos como el internista y nefrólogo, Osvaldo Silva, es la incertidumbre, la frustración y el cansancio. Se trata de un sistema que afecta a quienes lo sostienen.
Las EPS en el ojo del huracán
En medio del agitado panorama financiero que vive el sistema de salud colombiano, las Entidades Promotoras de Salud (EPS) se ubican en el centro de las críticas y los cuestionamientos. Para el 2025, el Ministerio de Salud anunció un incremento del 5,36% en la Unidad de Pago por Capitación (UPC), una medida que buscaba ajustar los recursos asignados por cada afiliado. Sin embargo, esta cifra no fue el resultado de un análisis técnico riguroso, sino una salida forzada ante la imposibilidad de realizar un cálculo preciso, debido a la baja e inconsistente información reportada por las EPS a la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES).
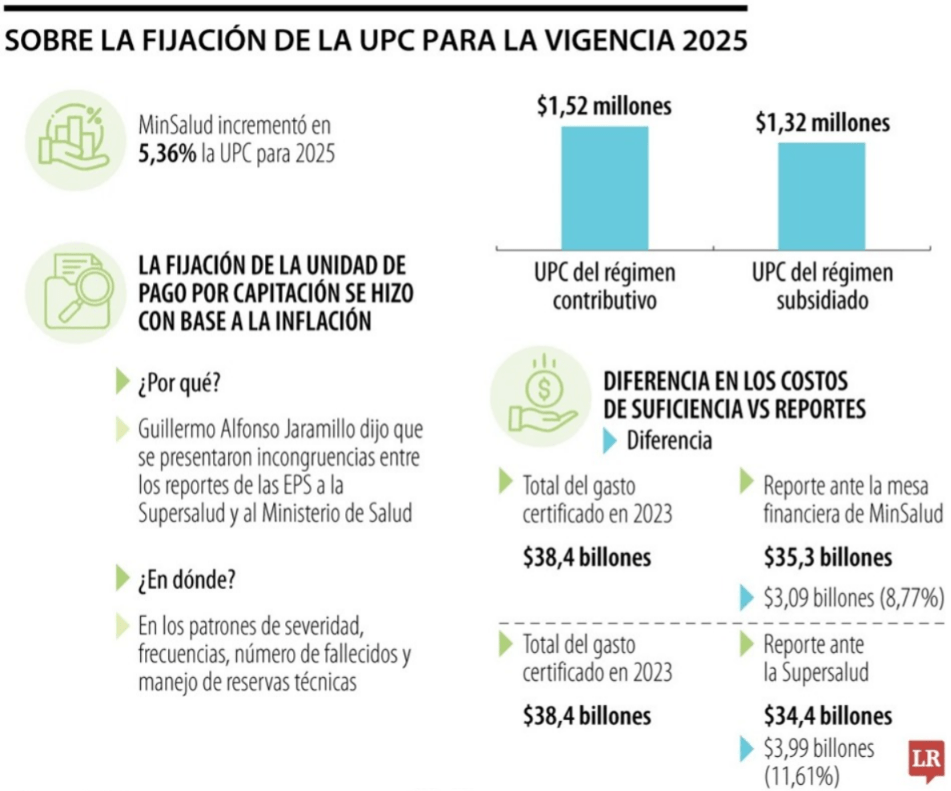
La falta de datos confiables refleja un problema estructural de fondo. Érica Silva, médico y auditora en una EPS explica: “El presupuesto mensual no alcanza, especialmente con eventos de alto costo que no se controlan ni se ajustan a la realidad financiera de las entidades”.
A esta fragilidad financiera se le suma la incertidumbre que ha traído consigo la reforma al sistema de salud. Aunque el gobierno la presenta como una oportunidad para garantizar un derecho fundamental y corregir los errores del modelo vigente, entidades como la Defensoría del Pueblo han advertido sobre riesgos significativos en su implementación, desde la viabilidad fiscal hasta la duración del proceso de transición. En lugar de dar claridad, el debate ha abierto nuevas dudas sobre el futuro inmediato del sistema.
La postura del presidente Gustavo Petro ha intensificado el debate. En febrero del 2024, a través de su cuenta de X, fue enfático en su crítica al modelo actual: “El sistema de intermediarios financieros en la salud colapsa. Es insostenible”. Calificó la estructura vigente, instaurada en 1993, como “un barril sin fondo”. Si bien su diagnóstico apunta a la raíz del problema, las soluciones propuestas no convencen a todos los sectores. Como señala la abogada Lisbeth Lorena Gaitán, especialista en derecho médico consultada para este reportaje: “La reforma sí identifica el problema, pero en cuanto a las soluciones, no es suficiente para garantizar las condiciones dignas y justas al talento humano”.
Médicos desmotivados, pacientes desatendidos
La crisis económica del sistema está afectando directamente la salud emocional y física del personal médico. El 80,3% de los profesionales reportó afectaciones en su salud mental por las condiciones actuales, según el sondeo nacional de A.F. en 2024.
Infografía que representa algunos de los desafíos que enfrenta el sistema de salud. (El Punto / Magalis Ramos, Valeria Chica y Francesca Ceballos)Esto se traduce en médicos desmotivados, obligados a trabajar en distintas instituciones simultáneamente, para intentar solventar sus gastos, o ejercer su trabajo sin garantías contractuales. Como afirma el ginecólogo Alirio Fajardo: “Uno nunca puede contar con lo que gana realmente, porque siempre se está tapando huecos”.
La crisis, a su vez, afecta a los usuarios del sistema tanto como a los médicos. Hubo un aumento de más de 25 mil tutelas por el derecho a la salud entre el año pasado y el 2023, según un informe de Supersalud.
Aunque no todos los afectados han recurrido a mecanismos legales, muchos enfrentan dificultades similares; es el caso de Magaly García, paciente oncológica hipertensa de 72 años, quien, en múltiples ocasiones, ha tenido que comprar medicamentos con su propio dinero o esperar semanas por una atención básica.
Infografía que representa algunos de los desafíos que enfrenta el sistema de salud. (El Punto / Magalis Ramos, Valeria Chica y Francesca Ceballos)Antes de 1993, el sistema de salud en Colombia era altamente segmentado y excluyente. Estaba dividido entre el Seguro Social (para trabajadores formales), hospitales públicos y servicios privados, lo que dejaba a millones de colombianos sin acceso regular a servicios médicos. Según un documento publicado en 1997 por la Comisión Económica para América Latina (CEPAL), solo alrededor del 25% de la población estaba asegurada y el 13% restante accedía a la salud mediante financiación que provenía directamente de su bolsillo.
Con la Ley 100 de 1993, se creó el Sistema General de Seguridad Social en Salud (SGSSS), bajo el principio de “cobertura universal”. Esta reforma introdujo las EPS y el modelo de competencia regulada entre aseguradoras, financiado por aportes de los trabajadores (régimen contributivo) y subsidios estatales (régimen subsidiado).
Aunque la Ley 100 amplió la cobertura, también generó nuevos problemas: intermediación financiera, desigualdad en la atención, deudas entre actores, burocracia excesiva y pérdida del enfoque en lo público. Desde entonces, han existido múltiples intentos de reforma. El más reciente, impulsado por el gobierno de Gustavo Petro, ya mencionado anteriormente.
La crisis del sistema de salud colombiano no es nueva, pero sí está alcanzando niveles alarmantes. La combinación de deudas impagadas, contratos sin cumplir y reformas inciertas ha generado un colapso progresivo que afecta la vida de miles de médicos y millones de pacientes.

EL PUNTO solicitó información a la Superintendencia Nacional de Salud y al Ministerio de Salud y Protección Social mediante derechos de petición con el fin de esclarecer aspectos clave para este reportaje. Pese a cumplir con los canales formales y los plazos establecidos por la ley, no se recibió respuesta oportuna ni completa.





